14/03/2013 Mi primer paciente crítico al completo.
Hoy, miercoles 14 de marzo, he tenido la oportunidad de ver el protocolo de actuación al completo de una paciente crítica en el box de urgencias.
Ésta era una mujer de entre 40-45 años, que acudía al servicio muy agobiada y con una gran sensación de ansiedad. Ella misma sentía que el corazón latía muy acelerado y tenía una rara sensación en el lado izquierdo del pecho.
Al oir el timbre que anuncia la llegada de un crítico (nivel de actuación rojo en el triaje), todos los enfermeros (no solo los correspondientes) acudieron rápidamente al box de críticos en pos de ayudar en el proceso de actuación.

El personal presente en aquel momento eran: la enfermera del circuito A y la enfermera del box 3 (las cuales tienen que acudir por protocolo), otra enfermera que fue a ayudar, 2 médicos, 1 auxiliar y 2 alumnos de enfermería (uno de ellos era yo).
Creo que el hecho de ver a tanta gente en la sala de críticos empeoró un poco la situación, haciendo que la mujer se pusiera más nerviosa. Por ello, veo muy bien que, como dicta el protocolo de la unidad, solo tengan que estar presentes dos enfermeras, una auxiliar y dos médicos. De este modo, los pacientes no se sienten tan agobiados y además, se evita la masificación de personas, que en muchos momentos lo único que pueden conseguir es entorpecer el proceso de actuación.
Sin embargo, por el hecho de ser alumno de enfermería y pensar en mi formación, he de ser egoísta en ese sentido y acudir todas las veces que pueda. De esta forma, aprenderé el manejo de los materiales y el método de trabajo que se ha de llevar a cabo para cuando sea yo el que tenga que estar ahí en un futuro cada vez más próximo.
La actuación del equipo sanitario en este caso fue muy compenetrada y me gustó mucho. En el caso de las enfermeras, una se encargaba de la parte hemodinámica, cogiendo una vía venosa periférica, sacando una analítica pedida por los médicos y cargando la medicación necesaria; la otra, se encargaba de la monitorización de las constantes vitales y la realización del electrocardiograma.

Por protocolo, una enfermera debe encargarse de la parte hemodinámica y la otra, de controlar la vía aérea. En este caso, como la vía aérea no precisaba de asistencia, la otra enfermera pudo encargarse exclusivamente de la monitorización.

Por protocolo, una enfermera debe encargarse de la parte hemodinámica y la otra, de controlar la vía aérea. En este caso, como la vía aérea no precisaba de asistencia, la otra enfermera pudo encargarse exclusivamente de la monitorización.
En cuestión
de muy poco tiempo la mujer se encontraba con un acceso venoso periférico listo para ser
usado, las analíticas ya sacadas y monitorizada.
Para dicha monitorización, se han empleado dos monitores valga la redundancia. Uno de ellos estaba conectado a un
manguito que mide la tensión a demanda o cada cierto tiempo previa programación
del mismo. El otro, iba conectado a un pulsioxímetro que se coloca en uno de los
dedos de la mano y que sirve para controlar la frecuencia cardíaca y la saturación
de oxígeno. De esta forma, y con el resultado del electrocardiograma, se han
podido obtener todas las constantes en el momento.
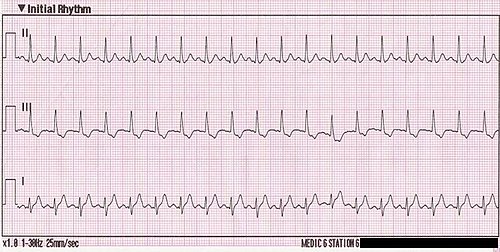
La frecuencia cardíaca se encontraba bastante elevada, oscilando entre 200 y 205 lpm. El resto de las constantes vitales estaban dentro de los límites normales.
Tras la
adquisición del ritmo eléctrico del corazón a través del electrocardiograma, se observó, tanto por parte de enfermería como por parte de medicina, que se
trataba de un ritmo cardíaco anormal, una arritmia. La características
principales que la definían eran una onda P positiva en I, II y III. El segmento PR era normal y el complejo QRS estrecho (relación P:QRS de 1:1). Dado que también
contábamos con una frecuencia cardíaca de 200-205 lpm pudimos afirmar que se
trataba de una taquicardia sinusal.

La etiología de este tipo de anomalía en el ritmo cardíaco suele ser secundaria a fiebre,
dolor, ansiedad, insuficiencia cardíaca, hipovolemia, hipertiroidismo,
pericarditis, embolia pulmonar, feocromocitoma, estimulación simpática o
inhibición vagal. En nuestro caso, no pudimos objetivar la causa fija, ya
que por mucho que el equipo intentaba valorarlo, no conseguían respuestas
claras. Sin embargo, algunos indicios apuntaban que la causa podía haber sido
un crisis de ansiedad en el trabajo, que es donde se encontraba en el momento en el que comenzaron los síntomas.


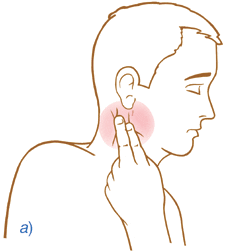 Tras la obtención de la vía y las constantes vitales por medio de la monitorización, pude comprobar cómo la doctora realizaba una maniobra que me sonaba. Estaba realizando un masaje en forma de círculos alrededor del cuello. Ante esta técnica me ha surgido una duda que he comentado con la enfermera ''¿era esa una maniobra de valsalva?''. La enfermera, de una manera muy correcta me pudo explicar que era algo parecido, lo que se denominaba como masaje carotídeo, una técnica para disminuir la frecuencia cardíaca. Me pareció tan interesante saber una técnica como esta en urgencias que me ha inspirado gran intriga, por lo que buscando bibliografía he podido encontrar lo siguiente: ''el masaje carotídeo se trata de una técnica muy útil que produce un incremento del tono parasimpático por lo que se ve enlentecida la conducción hacia el nódulo aurículo-ventricular. Una de sus utilidades es la dismunición de la frecuencia cardíaca en arritmias como la que acontece en este caso, la taquicardia sinusal. Por ello, creo que la doctora realizó muy buen trabajo poniéndola en práctica con esta paciente.
Tras la obtención de la vía y las constantes vitales por medio de la monitorización, pude comprobar cómo la doctora realizaba una maniobra que me sonaba. Estaba realizando un masaje en forma de círculos alrededor del cuello. Ante esta técnica me ha surgido una duda que he comentado con la enfermera ''¿era esa una maniobra de valsalva?''. La enfermera, de una manera muy correcta me pudo explicar que era algo parecido, lo que se denominaba como masaje carotídeo, una técnica para disminuir la frecuencia cardíaca. Me pareció tan interesante saber una técnica como esta en urgencias que me ha inspirado gran intriga, por lo que buscando bibliografía he podido encontrar lo siguiente: ''el masaje carotídeo se trata de una técnica muy útil que produce un incremento del tono parasimpático por lo que se ve enlentecida la conducción hacia el nódulo aurículo-ventricular. Una de sus utilidades es la dismunición de la frecuencia cardíaca en arritmias como la que acontece en este caso, la taquicardia sinusal. Por ello, creo que la doctora realizó muy buen trabajo poniéndola en práctica con esta paciente.
Sin embargo, observando la frecuencia cardíaca en la monitorización, ésta no bajaba. Por ello, tuvieron que recurrir al uso de farmacoterapia. El fármaco empleado, la adenosina, es muy utilizado en este tipo de arritmias y, según me comentaba una enfermera, solo puede utilizarse para ésta en particular. La adenosina actúa provocando una
depresión selectiva y muy breve (< 30 seg.) de la conducción de las células del
nodo auriculoventricular mediada por activación de los receptores específicos
A1. De este modo, se emplea para disminuir la frecuencia cardíaca en este tipo de taquicardias. Se administra en bolo de
6, 12 y 12 mg administrados secuencialmente con intervalos de 1-3 min hasta
paliar la taquicardia. Por último, aunque raramente es necesario, se ha de tener siempre a mano el antídoto (teofilina) por los posibles efectos adversos.

A los cinco segundos de que la enfermera encargada de la vía y de la administración de fármacos pusiera la adenosina en bolo, se produjo una bajada exagerada de la frecuencia cardíaca de 200 a 28 lpm. La otra alumna y yo estábamos sorprendidos y en estado de shock al observar tal reacción. Menos mal que la frecuencia cardíaca no bajo más y de ahí fue subiendo poco a poco hasta alcanzar unos 100 lpm, donde se estabilizó.
Sin embargo, esta bajada estaba controlada ya que tanto las doctoras como las enfermeras sabían que si bajaba demasiado, había que administrar rápidamente atropina, para lo cual ya estaban preparadas.
 De esta forma, la paciente volvió a un ritmo cardíaco normal, estabilizándose a lo largo de los minutos en torno a 80 lpm. Pasado el mal rato, ya se sentía mucho más tranquila. Por el momento, todo había pasado. La realizaron una placa de tórax donde se observó que todo estaba bien y se decidió que debía ingresar en la obrservación para ser valorada más detenidamente, ya que en ese momento se encontraba mejor. Allí, en la observación, estuvo unas pocas horas, bien y sin ninguna complicación, por lo que pudo ser dada de alta. Pude confirmar que era una crisis de ansiedad gracias a que se le administró en la observación lorazepam vía oral (orfidal). De hecho, en la bibliografía consultada, aparece que el tratamiento de una taquicardia sinusal por crisis de ansiedad es el lorazepam.
De esta forma, la paciente volvió a un ritmo cardíaco normal, estabilizándose a lo largo de los minutos en torno a 80 lpm. Pasado el mal rato, ya se sentía mucho más tranquila. Por el momento, todo había pasado. La realizaron una placa de tórax donde se observó que todo estaba bien y se decidió que debía ingresar en la obrservación para ser valorada más detenidamente, ya que en ese momento se encontraba mejor. Allí, en la observación, estuvo unas pocas horas, bien y sin ninguna complicación, por lo que pudo ser dada de alta. Pude confirmar que era una crisis de ansiedad gracias a que se le administró en la observación lorazepam vía oral (orfidal). De hecho, en la bibliografía consultada, aparece que el tratamiento de una taquicardia sinusal por crisis de ansiedad es el lorazepam.
como conclusión, debo decir que el proceso de atención a esta paciente crítica me encantó. Estuvo realmente coordinado, fue muy rápido y eficaz y pude objetivar un trabajo en equipo muy bueno. En cuanto a cómo lo haría yo, estoy seguro de que todavía me queda mucho para poder actuar de esa manera, mucho aprendizaje tanto teórico como práctico. Espero que estas prácticas me den bastante de ese aprendizaje y que en un futuro pueda actuar tan bien o mejor como lo han hecho hoy las enfermeras de urgencias. Me ha parecido una experiencia tan interesante como didáctica y espero poder seguir teniéndolas a lo largo de estas prácticas.
REFERENCIAS BIBLIOGRÁFICAS:
- Guindo i Soldevilla J., López López L., Ligero Ferrer C., Monell i Roses J. Tratamiento de las Arritmias Cardíacas en el Servicio de Urgencias. En: Lloret J., Muñoz J., Artigas V., Allende L.H., Vázquez G. Protocolos Terapéuticos de Urgencias. 4 ed. Barcelona: MASSON; 2004. p. 52-78.
- Reig Valero R., Oltra Chordá R. Electrocardiografía Básica II. En: Tejeda Adell M. El Paciente Agudo Grave. Instrumentos Diagnósticos y Terapéuticos. Barcelona: MASSON; 2005. p. 239-257.
- Mouliá M. Tratamiento de las Arritmias en Emergencia (sitio en internet). Consultoriomedico. Disponible en: http://www.consultoriomedico.info/am.aspx?secc=trafico&id=9. Acceso el 14 de marzo 2013.
- JM. Torres Murillo, J. Jimenez Murillo, H.Degayón Rojo, A. Lopez Granados, Mº. D. Mesa Rubio y F.J. montero Perez. Taquiarritmias. En: J.Jimenez Murillo, F.J. Montero Pérez. Medicina de Urgencias y Emergencias. Guía Diagnóstica y Protocolos de Actuación. 3 ed. Madrid: Elsevier; 2004. p. 144-152.
No tengo muchos comentarios que hacerte, has realizado una buena entrada. Es importante explicar al paciente antes de administrarle la adenosina la sensación que va a experimentar.
ResponderEliminar